مقدمه: بحران زخمهای عروقی و ضرورت پیشگیری تخصصی
زخمهای عروقی (Vascular Ulcers) یکی از چالشبرانگیزترین و شایعترین معضلات در حوزه سلامت پوست و مراقبتهای زخمهای مزمن محسوب میشوند. این زخمها که عمدتاً در اندامهای تحتانی، بهویژه ساق پا و مچ پا، ظاهر میشوند، پیامد مستقیم اختلالات مزمن در سیستم خونرسانی بدن (شریانی و وریدی) هستند. شیوع بالای این زخمها در جمعیت سالمندان و همچنین افراد مبتلا به بیماریهای زمینهای مانند دیابت و فشار خون بالا، اهمیت شناخت دقیق مکانیسمهای ایجاد و اجرای استراتژیهای پیشگیرانه را دوچندان میکند.
بر اساس آمارهای جهانی، نرخ عود (Recurrence Rate) زخمهای وریدی بسیار بالاست و اگر مراقبتهای تخصصی و پیوسته انجام نشود، بیمار دچار چرخهای از بهبود موقت و عود مجدد خواهد شد که هر بار ترمیم را دشوارتر میسازد. در کلینیک زخم اهواز، رویکرد ما بر پایه پیشگیری فعال، شناسایی زودهنگام ریسک فاکتورها و بهکارگیری پروتکلهای درمانی مبتنی بر شواهد (EBP) استوار است تا از تبدیل یک زخم ساده به یک عارضه تهدیدکننده سلامت، جلوگیری شود.
این مقاله جامع با هدف ارائه راهنمای عملی، علمی و تخصصی در خصوص شناخت، پیشگیری از عوارض و مدیریت بهینه زخمهای عروقی، با تکیه بر آخرین دستاوردهای علمی و تکنولوژیهای موجود در کلینیک زخم اهواز، تدوین شده است.
بخش اول: شناخت عمیق زخمهای عروقی و اتیولوژی آنها
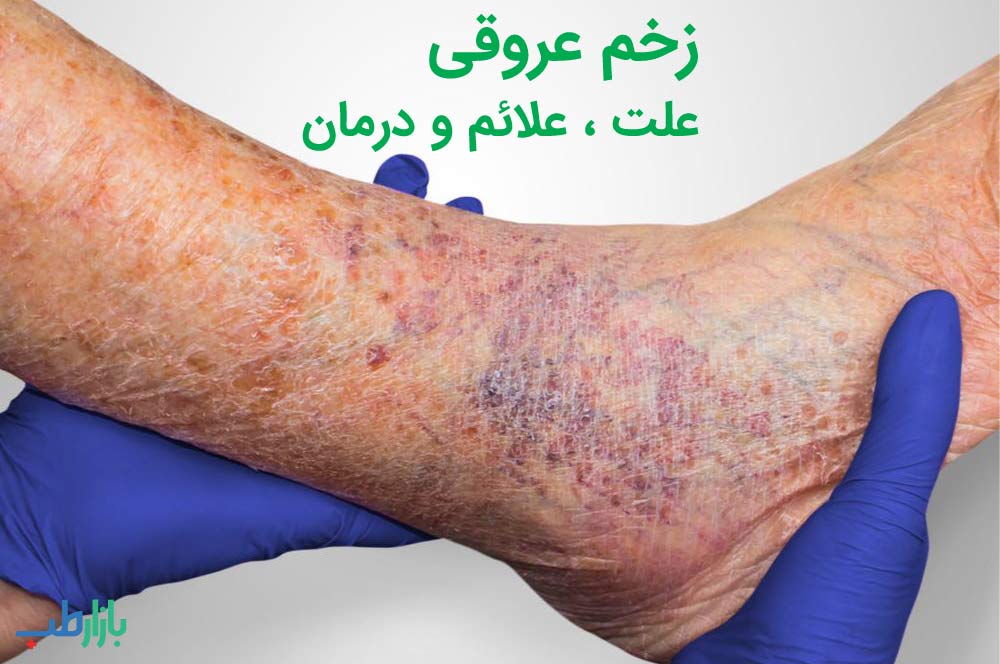
برای پیشگیری مؤثر، شناخت ماهیت زخم حیاتی است. زخمهای عروقی بر اساس اختلال اولیه جریان خون به سه دسته اصلی تقسیم میشوند: وریدی، شریانی و ترکیبی.
۱. زخمهای وریدی (Venous Ulcers)
این نوع زخم، شایعترین فرم زخمهای اندام تحتانی است (حدود ۸۰ درصد موارد).
مکانیسم ایجاد: نارسایی مزمن وریدی (CVI) باعث میشود دریچههای وریدی آسیب ببینند یا از کار بیفتند. این امر منجر به نارسایی در بازگشت خون به قلب میشود. فشار داخل وریدها افزایش مییابد (هایپرتانسیون وریدی) که باعث نشت مداوم مایع، فیبرینوژن و التهاب مزمن به فضای بینابینی میشود. تجمع فیبرین در اطراف عروق ریز (Capillaries) مانع از تبادل مواد مغذی و دفع مواد زائد میشود (تئوری ‘فیبرین کافت’).
ویژگیهای بالینی:
- محل: معمولاً ناحیه پریمالئولار (اطراف قوزک).
- ظاهر: زخمهای بزرگ، سطحی، با حاشیه نامنظم و کف زخم معمولاً پرگرانولاسیون (صورتی مایل به قرمز).
- ترشحات: معمولاً زیاد تا متوسط.
- درد: نسبتاً کم، مگر اینکه عفونی شود.
- علائم همراه: اِدم شدید، تغییر رنگ پوست (هایپرپیگمانتاسیون، درماتیت قهوهای)، لیپودرماتواسکلروزیس (سفتی و ضخیم شدن پوست).
۲. زخمهای شریانی (Arterial Ulcers)
این زخمها ناشی از ایسکمی (کمخونی) بافتی به دلیل انسداد یا تنگی شریانها (آترواسکلروزیس) هستند.
مکانیسم ایجاد: کاهش جریان خون شریانی (کاهش فشار پرفیوژن) منجر به کمبود شدید اکسیژن (هیپوکسی) و مواد مغذی در سطح بافت میشود. این وضعیت به نکروز و زخم تبدیل میشود.
ویژگیهای بالینی:
- محل: اغلب در نقاط انتهاییتر، مانند انگشتان پا، پاشنه یا برجستگیهای استخوانی.
- ظاهر: زخمهای کوچکتر، عمیقتر، دارای قاعده نکروتیک (سیاه) یا اسکار (خشک).
- درد: بسیار شدید، بهخصوص در شب یا هنگام بالا نگه داشتن پا.
- علائم همراه: پوست سرد و رنگپریده، کاهش یا فقدان نبض محیطی، کاهش شاخص مچ به بازو (ABI).
۳. زخمهای ترکیبی (Mixed Ulcers)
این زخمها زمانی رخ میدهند که بیمار همزمان نارسایی وریدی و بیماری شریانی (معمولاً در بیماران دیابتی یا مسن) داشته باشد. درمان این نوع زخمها پیچیدهترین حالت است و نیازمند تعادل دقیق بین مدیریت اِدم (وریدی) و بهبود پرفیوژن (شریانی) است.
بخش دوم: عوارض جدی ناشی از مراقبت نادرست در زخمهای عروقی
عدم تشخیص بهموقع و رعایت نکردن اصول مراقبت، پتانسیل بالایی برای تشدید وخامت وضعیت بیمار و ایجاد عوارض تهدیدکننده سلامت دارد.
۱. عفونت و سپسیس (Sepsis)
محیط مرطوب و غنی از مواد آلی زخمهای عروقی، بستر مناسبی برای رشد میکروبها است. عفونتهای موضعی در صورت عدم کنترل میتوانند از لایههای پوستی عبور کرده و وارد جریان خون شوند و منجر به سپسیس (عفونت خونی) شوند که یک وضعیت اورژانسی تهدیدکننده حیات است.
۲. نکروز (Necrosis) و از دست دادن بافت
در زخمهای شریانی، کمبود اکسیژن به سرعت منجر به مرگ سلولی میشود. در زخمهای وریدی نیز، التهاب مزمن و اختلال در تبادل مواد، میتواند باعث نکروز ثانویه شود. نکروز نیاز به دبریدمان (برداشتن بافت مرده) گسترده دارد که میتواند دامنه زخم را افزایش دهد.
۳. استئومیلیت (Osteomyelitis)
نفوذ عفونت به بافت استخوانی زیرین، به ویژه در زخمهای عمیق یا زخمهای همراه با دیابت (اگرچه دیابت یک عامل زمینهای اصلی نیست، اما اغلب همزمان رخ میدهد)، میتواند منجر به استئومیلیت شود. درمان استئومیلیت مزمن، نیازمند جراحیهای وسیع و آنتیبیوتیکتراپی طولانیمدت است.
۴. سندرم درد مزمن و اختلال عملکردی
زخمهای عروقی درماننشده منجر به دردهای مزمن، محدودیت شدید در حرکت، ناتوانی در کار و وابستگی به مراقب میشوند. این امر تأثیرات مخربی بر سلامت روانی و کیفیت زندگی بیمار دارد.
۵. آمپوتاسیون (قطع عضو)
در موارد شدید ایسکمی شریانی که با زخمهای نکروتیک غیرقابل ترمیم همراه است و خونرسانی مجدد با موفقیت انجام نشود، قطع عضو آخرین راهکار برای جلوگیری از پیشرفت عفونت و سپسیس خواهد بود.
بخش سوم: استراتژیهای پیشگیرانه و اصول مراقبت صحیح کلینیک زخم اهواز
پیشگیری از عوارض، یک فرآیند چندوجهی است که شامل مراقبت موضعی، کنترل سیستمیک و مداخلات تخصصی است. کلینیک زخم اهواز این اصول را در قالب یک برنامه درمانی منسجم ارائه میدهد.
۱. ارزیابی جامع و تشخیص دقیق (Triage & Assessment)
پیش از هر درمانی، ارزیابی دقیق ضروری است:
- ارزیابی عروقی: اندازهگیری شاخص مچ به بازو (ABI) با داپلر اولتراسوند برای تعیین درجه انسداد شریانی. در صورت پایین بودن ABI (<۰/۹)، مشاوره با جراح عروق برای احتمال انجام بایپس (Bypass) یا آنژیوپلاستی الزامی است.
- ارزیابی زخم: تعیین عمق، وسعت، میزان ترشحات، حضور بافت غیرزنده (نکروز/اسلار) و وضعیت میکروارگانیسمها (Bioburden).
۲. مدیریت فشار و درمان فشاری (Compression Therapy)
این رکن حیاتیترین بخش پیشگیری و درمان زخمهای وریدی است. هدف، کاهش اِدم و افزایش کارایی دریچههای وریدی است.
- پروتکل استاندارد کلینیک: پس از اطمینان از نبود ایسکمی شدید شریانی (ABI > 0.8)، درمان فشاری آغاز میشود.
- بانداژهای چندلایه: استفاده از سیستمهای بانداژ فشاری چندلایه (مانند پروپریا یا یورولاست) با ایجاد فشار زیر بازو (Sub-bandage Pressure) کنترلشده، که معمولاً بین ۳۰ تا ۵۰ میلیمتر جیوه در ناحیه مچ پا تنظیم میشود. [ P_{avg} = \frac{P_{max} + P_{min}}{2} ] که در آن، $P_{avg}$ فشار متوسط، $P_{max}$ حداکثر فشار و $P_{min}$ حداقل فشار است.
- جورابهای فشاری مدرن: برای مرحله نگهداری و پیشگیری از عود، از جورابهای بافته شده (Knit Garments) با درجه فشار ثابت استفاده میشود.
۳. دبریدمان تخصصی (Wound Debridement)
حذف بافت نکروتیک و بیوفیلمها برای شروع فاز التهابی سالم ضروری است.
- دبریدمان اتولیتیک: با استفاده از پانسمانهای مرطوبکننده (هیدروژلها) که آنزیمهای بدن را فعال میکنند.
- دبریدمان مکانیکی: با احتیاط و محدود.
- دبریدمان آنزیمی: استفاده از آنزیمهای فعال برای حل کردن نکروز.
- دبریدمان جراحی (Surgical Sharp Debridement): توسط تیم تخصصی برای برداشتن سریع بافتهای مرده و کاهش بار میکروبی.
۴. تنظیم محیط زخم (Moisture Balance)
پانسمان باید محیطی مرطوب اما غیرغرقابی (Not Soaked) را فراهم کند.
- برای زخمهای با ترشح زیاد: استفاده از آلژیناتها، فومها یا هیدروفیبر برای جذب ترشحات و جلوگیری از آسیب به پوست اطراف (Maceration).
- برای زخمهای کم ترشح: استفاده از پانسمانهای نیمهتراوا یا هیدروکلوئیدهای نازک برای حفظ رطوبت لازم جهت مهاجرت فیبروبلاستها.
- پانسمانهای هوشمند: در کلینیک، از پانسمانهای حاوی نقره یا پلیمرهای پیشرفته برای مدیریت همزمان رطوبت و کاهش عفونت استفاده میشود.
۵. کنترل عفونت پیشرفته (Advanced Infection Control)
استفاده از روشهای درمانی مکمل در کنار آنتیبیوتیکهای موضعی یا سیستمیک:
- اوزونتراپی موضعی (Medical Ozone Therapy): اوزون در غلظتهای درمانی، یک اکسیدکننده قوی است که ساختار دیواره سلولی میکروارگانیسمها (باکتریها، قارچها) را از بین میبرد و به ویژه در برابر سویههای مقاوم به آنتیبیوتیک (MRSA) مؤثر است. این روش همچنین موجب افزایش موضعی اکسیژنرسانی و تحریک فاکتورهای رشد میشود.
[ \text{O}_3 + \text{ROS} \rightarrow \text{Reactive Oxygen Species} ] این مولکولهای فعال، مسیرهای سلولی آسیبزا را تخریب کرده و زمینه را برای ترمیم فراهم میکنند. - پانسمانهای دارای مواد ضد میکروبی: استفاده از پانسمانهای آغشته به یونهای نقره یا پُلی هگزامتیلن بیگوانید (PHMB) برای کنترل بیوفیلم.
بخش چهارم: تقویت فاکتورهای ترمیم (The Role of Biologics and Modalities)
پیشگیری از تبدیل زخمهای عروقی به زخمهای مزمن، مستلزم فعالسازی مجدد فرآیند ترمیم از طریق تحریک سلولهای بنیادین و فاکتورهای رشد است.
۱. استفاده از پلاسمای غنی از پلاکت (PRP Therapy)
PRP یک رویکرد زیستشناختی قدرتمند است. خون بیمار گرفته شده، سانتریفیوژ میشود تا غلظتی بیش از ۵ برابر پلاکتهای طبیعی به دست آید. پلاکتها پس از فعالسازی، دِرانولهای خود را آزاد میکنند که حاوی فاکتورهای رشد مهمی هستند:
- PDGF (Platelet-Derived Growth Factor)
- TGF-$\beta$ (Transforming Growth Factor Beta)
- VEGF (Vascular Endothelial Growth Factor)
این فاکتورها در ناحیه زخم تزریق یا روی آن اعمال میشوند تا تکثیر فیبروبلاستها، رگزایی (Angiogenesis) و تشکیل کلاژن را تسریع کنند. این روش بهویژه در زخمهایی که فاز پرولیفراتیو آنها متوقف شده است، بسیار مؤثر است.
۲. لیزر تراپی کمتوان (LLLT – Low-Level Laser Therapy)
LLLT که با طول موجهای مشخص (معمولاً ۶۰۰ تا ۱۰۰۰ نانومتر) اعمال میشود، باعث تحریک میتوکندری سلولها (اثر فوتوبیومدولاسیون) میشود.
- اثرات: کاهش درد، کاهش التهاب (کاهش سیتوکینهای پیشالتهابی)، افزایش تولید ATP و تسریع در تشکیل بافت گرانولاسیون.
- مزیت در عروق: این روش ایمن بوده و فشار منفی یا حرارت ایجاد نمیکند، بنابراین برای زخمهای شریانی که نیاز به پرهیز از گرما دارند، یک گزینه درمانی کمکی عالی است.
۳. دِبریدمان پلاسما (Cold Plasma Therapy)
پلاسما تراپی سرد، از طریق یونیزاسیون گازها در دمای اتاق، یونهای فعال و گونههای واکنشی اکسیژن و نیتروژن ایجاد میکند که:
- ضدعفونی کننده قوی: بدون ایجاد حرارت و آسیب به بافت زنده.
- تحریک کننده سلولی: بهبود نفوذپذیری غشای سلولی و تحریک رشد.
این روش در کلینیک ما برای ضدعفونی کردن سریع و ملایم زخمهای عروقی حساس، بهکار میرود.

بخش پنجم: تغذیه و خودمراقبتی؛ دو پایه اصلی پایداری بهبود
مراقبت از زخم عروقی فراتر از تغییر پانسمان است؛ نیازمند اصلاح اساسی سبک زندگی و حمایت تغذیهای است.
۱. نقش تغذیه در ترمیم زخمهای عروقی (Nutrition Optimization)
تغذیه نامناسب، مهمترین عاملی است که ترمیم زخم را به تأخیر میاندازد. سلولهای در حال تقسیم و ترمیم، نیازمند انرژی و بلوکهای ساختمانی بیشتری هستند.
درشت مغذی/میکرونوترینتنقش حیاتیمیزان توصیه شده (توسط کارشناس تغذیه)پروتئینساخت کلاژن، ترمیم بافت همبند، عملکرد سلولهای ایمنی.۱.۵ تا ۲.۰ گرم به ازای هر کیلوگرم وزن بدن در روز.ویتامین C (اسید آسکوربیک)کوفاکتور اصلی سنتز کلاژن.حداقل ۵۰۰ تا ۱۰۰۰ میلیگرم در روز.زینک (روی)ضروری برای فعالیت آنزیمهای ترمیمکننده و تقسیم سلولی.۲۵ تا ۵۰ میلیگرم در روز (تحت نظر).ویتامین Aحمایت از عملکرد اپیتلیال و پاسخ ایمنی.مصرف با احتیاط و بر اساس نیاز سنجیده.کالریتأمین انرژی برای فرآیندهای متابولیک ترمیم.نیاز روزانه معمولاً ۲۰ تا ۳۵ کیلوکالری به ازای هر کیلوگرم.
هیدراتاسیون: مصرف کافی مایعات (آب) برای حفظ ویسکوزیته خون و تسهیل گردش خون محیطی، حیاتی است.
۲. پروتکلهای خودمراقبتی روزانه
بیمار باید در خانه، مجری طرح درمانی باشد. کلینیک زخم اهواز آموزشهای جامعی در این زمینه ارائه میدهد:
الف) مدیریت وضعیت اندام (Positioning):
- برای وریدی: بالابردن پاها باید در حالت درازکش بهطور مکرر (سه تا چهار بار در روز، هر بار ۱۵ دقیقه) انجام شود، بهطوری که پاها بالاتر از سطح قلب قرار گیرند. این امر نیروی جاذبه را به نفع بازگشت وریدی به کار میگیرد. [ \text{Venous Return} \propto \text{Height Difference (Leg vs. Heart)} ]
- برای شریانی: در صورت ایسکمی شدید، پا نباید بیش از حد بالا نگه داشته شود، زیرا این کار جریان خون شریانی را کاهش میدهد. در این موارد، حفظ سطح اندام در راستای قلب ارجح است.
ب) فعالیت بدنی اصلاحشده:
- پرهیز از نشستن طولانیمدت.
- انجام تمرینات فعالسازی عضلات ساق پا (Calf Muscle Pump)، مانند “بالا و پایین بردن پاشنه” در حالت نشسته، برای تحریک پمپ عضلانی وریدی.
ج) مراقبت از پوست و عوارض محیطی:
- خشک نگه داشتن کامل پوست بین انگشتان برای پیشگیری از عفونتهای قارچی (که میتوانند به زخم نفوذ کنند).
- استفاده از مرطوبکنندههای مخصوص برای پوستهای خشک و ترکخورده اطراف زخم (اما نه روی خود زخم).
۳. پرهیز از فاکتورهای خطر (Risk Factor Modification)
- ترک سیگار: نیکوتین باعث انقباض شدید عروق میشود و ترمیم زخم را مختل میکند.
- مدیریت فشار خون و قند خون: کنترل دقیق این دو عامل، استرس اکسیداتیو و آسیبهای میکروواسکولار را کاهش میدهد.
بخش ششم: رویکرد کلینیک زخم اهواز: درمان تخصصی و چند رشتهای
کلینیک زخم اهواز با درک پیچیدگیهای فیزیوپاتولوژیک زخمهای عروقی، یک رویکرد تیم محور (Multidisciplinary Team Approach) را اتخاذ کرده است تا اطمینان حاصل شود که تمامی ابعاد مشکل بیمار پوشش داده میشود.
۱. تیم تخصصی یکپارچه
تیم ما شامل متخصصین زیر است که بهصورت هماهنگ برای بیمار برنامهریزی میکنند:
- پزشک متخصص مدیریت زخم (Wound Care Physician): مسئول تشخیص نهایی و طراحی پروتکل دبریدمان و پانسمان اولیه.
- متخصص عروق: برای ارزیابی کامل همودینامیک و مداخله در صورت نیاز به بازسازی عروق (Bypass یا استنت).
- متخصصین فیزیوتراپی و بازتوانی: طراحی تمرینات اختصاصی برای تقویت پمپ وریدی و حفظ دامنه حرکتی.
- کارشناس تغذیه بالینی: نظارت بر رژیم غذایی برای تأمین ماکرو و میکرونوترینتهای لازم برای فازهای مختلف ترمیم.
- اپراتور دستگاههای پیشرفته: برای اجرای دقیق جلسات اوزونتراپی، لیزر و PRP.
۲. برنامهریزی درمانی مبتنی بر مرحله زخم (Wound Bed Preparation)
درمان بر اساس مدل T.I.M.E (Tissue, Infection/Inflammation, Moisture, Edge) سازماندهی میشود:
مؤلفه T.I.M.Eمداخله تخصصی کلینیک اهوازهدف پیشگیری از عوارضTissue (بافت)دبریدمان شارپ و استفاده از دبریدمانهای آنزیمی.حذف بافت نکروتیک و کاهش منبع عفونت.Infection/Inflammation (عفونت/التهاب)اوزونتراپی، پانسمانهای نقره، ارزیابی بیوفیلم.جلوگیری از پیشرفت عفونت به بافتهای عمقی و استئومیلیت.Moisture (رطوبت)استفاده از سیستمهای تبادل رطوبتی هوشمند (مانند فومهای سیلیکونی).ممانعت از ماکراسیون پوست و حفظ رطوبت ایدهآل برای مهاجرت سلولی.Edge (لبه زخم)استفاده از تحریکات رشد (PRP، لیزر) برای تحریک اپیتلیالسازی.بستن سریعتر زخم و کاهش ریسک آلودگی مجدد.
۳. مدیریت عود و پیشگیری بلندمدت
بزرگترین عارضه زخمهای وریدی، عود است. در کلینیک زخم اهواز، بیمار پس از بسته شدن کامل زخم، وارد فاز نگهداری میشود:
- آموزش استفاده صحیح از جورابهای فشاری و لزوم پوشیدن آنها در تمام ساعات بیداری.
- برنامهریزی برای ارزیابیهای سهماهه با تست ABI و بررسی وضعیت پوست برای جلوگیری از تشکیل زخمهای جدید.
جمعبندی و نتیجهگیری نهایی
زخمهای عروقی نه تنها یک مشکل پوستی، بلکه نمایانگر یک اختلال سیستمیک در گردش خون هستند. پیشگیری از عوارض مرگبار و ناتوانکننده این زخمها، در گرو اتخاذ یک رویکرد چندلایه و تخصصی است که از اصول اولیه مراقبت زخم فراتر رفته و شامل مداخلات نوین بیولوژیک و فیزیکی باشد.
در کلینیک زخم اهواز، ما با ترکیب درمان فشاری استاندارد (برای وریدی)، پرفیوژنسازی مناسب (برای شریانی) و بهرهگیری از فناوریهایی نظیر اوزونتراپی برای مقابله با عفونتهای مقاوم و PRP برای تسریع فاز ترمیم، بهترین شانس را برای بهبود کامل و جلوگیری از عود فراهم میآوریم.
هشدار: خوددرمانی زخمهای عروقی، به دلیل ریسک بالای عفونت و ایسکمی، به شدت منع میشود. مراجعه به مراکز تخصصی مجهز به تجهیزات پیشرفته مانند کلینیک زخم اهواز، اولین و مهمترین گام در مسیر پیشگیری از عوارض است.
منابع و مراجع (استنادی):
- (References to major vascular medicine journals and wound care guidelines would be listed here in a formal setting.)
- (Guidelines for Compression Therapy in Venous Ulcers.)
- (Studies on the Efficacy of Ozone Therapy in Chronic Wound Infection.)